Was ist Blutzucker?
Blutzucker ist chemisch gesehen nicht irgendein Zucker sondern ein ganz bestimmter,
nämlich Glucose (=Traubenzucker). Natürlich gibt es im Blut noch viele andere
Zuckerarten in kleiner Menge, aber in der Medizin versteht man unter Blutzucker immer die
Glucose im Blut. Daher: Blutzucker = Blutglucose.
Wozu brauchen wir Blutzucker
(Glucose)?
Der Zucker im Blut ist der wichtigste Energieträger
für unsere Zellen. Sie nehmen Zucker aus dem Blut auf und "verbrennen" ihn,
meist zu CO2 und Wasser. Dabei entsteht Energie, die für viele
Vorgänge in den Zellen notwendig ist.
Woher kommt der Blutzucker (die Glucose)?
- Aus der Nahrung
Wir essen zwar meist nicht viel Traubenzucker, aber wir essen
"normalen" Zucker, Milchzucker und Stärke (Mehl, Kartoffelstärke,..). In all
diesen Kohlenhydraten ist Glucose enthalten. Bei der Verdauung wird sie frei und ins Blut
aufgenommen. Aber auch andere Zucker in der Nahrung (Fruchtzucker, Galaktose) wandelt
unser Stoffwechsel (vor allem in der Leber) rasch in die für alle Zellen brauchbare
Glucose um.
- Aus Glucosespeichern (Glykogen)
Wir können nicht die ganze Zeit essen, trotzdem darf unser
Blutzuckerspiegel nicht zu stark abfallen. Dazu wird Glucose vor allem in der Leber und im
Muskel in der Form von Glykogen gespeichert. Glykogen ist also eine Speicherform der
Glucose. Haben wir nach dem Essen einen Blutzuckerüberschuss, wird Glykogen aufgebaut.
Haben wir zwischen den Mahlzeiten oder durch Aktivität einen Bedarf an Glucose, wird
Glykogen wieder abgebaut und Glucose wird frei. Dies ist einer der Mechanismen, mit denen
der Blutzuckerspiegel reguliert wird.
- Aufbrauch von Reserven
Die Glykogen-Speicher reichen nur für 12 bis 24h. Nehmen wir über längere Zeit
zuwenig Nahrung zu uns, dann wird auch Fett und Eiweiß abgebaut. Sowohl aus Fett als auch
aus Eiweiß kann unser Körper kleinere Mengen von Glucose herstellen.
Wer reguliert den Blutzuckerspiegel?
- Das Hormon Insulin
Das wichtigste Hormon der Blutzuckerregulation. In der Summe wirkt es stark
blutzuckersenkend. Es wird auch als das Hormon der Energiespeicherung bezeichnet.
- Insulin fördert den Einstrom von Glucose in die Zellen (vor
allem in Fett und Muskelgewebe). Folge: Blutzuckerspiegel sinkt (das kann sehr rasch gehen
- Minuten).
- Insulin fördert den Aufbau des Glucosespeichers Glykogen (vor
allem in Leber und Muskel).
- Es hemmt den Aufbau von Glucose aus Eiweiß-Bruchstücken (das
ist die sog. Gluconeogenese aus Aminosäuren).
- Insulin fördert den Fettaufbau (u.a. aus Zucker)
Insulin steuert die
Verwertung und Speicherung des Blutzuckers (Glucose) |
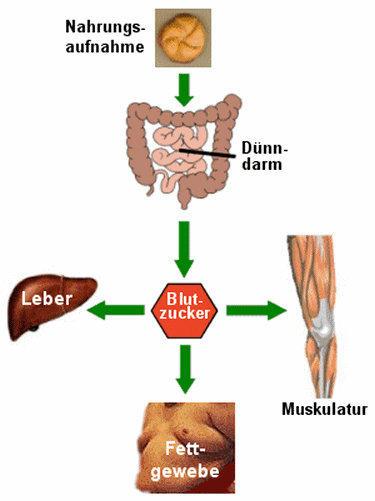 |
Die Kohlenhydrate der Nahrung werden bei der Verdauung in
kleine Zuckermoleküle gespalten. Diese werden über den Dünndarm ins Blut aufgenommen.
Die Insulinausschüttung aus der Bauchspeicheldrüse sorgt dafür, dass der Blutzucker
rasch verwertet wird: Aufnahme in Muskel und Leber, wo der nicht unmittelbar benötigte
Blutzucker in Form von Glykogen gespeichert wird. Auch der Aufbau von Fettgewebe aus
überschüssigem Blutzucker wird durch Insulin gefördert. |
| Anmerkung: das "Bauch-Foto"
soll nur das Fettgewebe symbolisieren. Insulin für sich macht nicht dick. Es ermöglicht
nur den Fettaufbau. |
Warum bestimmt man den Blutzucker?
- Verdacht auf Zuckerkrankheit (Diabetes mellitus)
Wenn Zeichen eines Diabetes vorliegen, bei anderen Erkrankungen, die mit einem
Diabetes einhergehen können; routinemäßig in der Schwangerschaft.
- Kontrolle eines Diabetes mellitus
- Verdacht auf Unterzucker (Hypoglykämie)
Zeichen von Unterzucker, bei der Diabetesbehandlung, routinemäßig bei
Neugeborenen.
- In der Praxis wird der Blutzucker bei einer Laboruntersuchung
meist automatisch mitbestimmt ohne besonderen Verdacht.
Was ist Diabetes mellitus
(Zuckerkrankheit)?
Diabetes mellitus ist die Bezeichnung für verschiedene Krankheiten, deren Gemeinsamkeit
ein dauerhaft erhöhter Blutzuckerspiegel ist.
Im engeren Sinn meint man damit meist den Diabetes Typ 1 ("Juveniler
Diabetes" des meist jugendlichen, schlanken Patienten) und den Typ 2, den
"Erwachsenen-Diabetes" des meist älteren, übergewichtigen Patienten. Daneben
gibt es aber noch eine große Zahl nicht so häufiger Erkrankungen, die auch unter die
Kategorie Diabetes mellitus fallen (Näheres siehe unter ERHÖHUNG).
Der Name Diabetes mellitus kommt vom Hauptsymptom des unbehandelten Diabetes: der
großen Trink- und Harnmenge. Wobei der Harn süßlich ist. Diabetes heißt Durchmarsch,
mellitus heißt honigsüß.
Bedeutet jeder erhöhte
Blutzuckerspiegel, dass ein Diabetes mellitus vorliegt?
Nein. Die häufigste Form, der Typ 2 Diabetes ("Erwachsenendiabetes"), ist z.B.
eine Erkrankung, die nicht plötzlich an einem Tag oder in einer Woche beginnt und dann da
ist. Typ 2 Diabetes beginnt langsam, schleichend über Jahre. Daher braucht man
genaue Kriterien, ab wann man die Diagnose Diabetes stellen sollte. Die wichtigste
Grundlage zur Festlegung dieser Kriterien ist, ab wann eine Schädigung durch den dauernd
erhöhten Blutzuckerspiegel zu erwarten ist.
Die Definition des Diabetes mellitus:
(American Diabetes Association, Diabetes Care, Vol. 33, Suppl.1, 2010)
|
| 1. |
HbA1c 6.5% oder höher. |
| 2. |
Ein Nüchtern-Blutzuckerspiegel von 126 mg/dl
(=7.0 mmol/l) oder höher. Nüchtern heißt: keine Kalorienzufuhr in den letzten 8h. |
| 3. |
Ein Blutzuckerspiegel von 200 mg/dl (=11.1
mmol/l) oder höher beim 2-Stunden-Wert des Zuckerbelastungstests
(oraler Glucose-Toleranz-Test, OGTT). Bei diesem Test werden 75 g Glucose in Wasser
gelöst eingenommen. Danach werden Blutzuckermessungen vorgenommen. |
| 4. |
Es finden sich Zeichen des Diabetes (wie große Trink-
und Harnmengen) und ein Blutzuckerspiegel von 200 mg/dl (=11.1
mmol/l) oder höher. Gilt auch für Blutabnahmen nach Mahlzeiten.
|
Hinweise:
- Ein Diabetes mellitus liegt vor, wenn eines
der Kriterien erfüllt ist und an einem anderen Tag bestätigt wird.
- Die Bestätigung kann durch Erfüllung des gleichen Kriteriums
oder eines der beiden anderen erfolgen. Man sollte aber vorzugsweise den Wert wiederholen,
der abnorm war.
- Kriterium 4 kann auch bei einmaligem Auftreten zur Diagnose
Diabetes mellitus ausreichen, die anderen Kriterien nur in Ausnahmefällen bei sehr
typischen Symptomen.
- Die angegebenen Blutzuckerwerte sind Werte für Bestimmungen
aus der Blutflüssigkeit einer aus einer Vene abgenommenen Blutprobe. Messungen in der
Blutflüssigkeit von Kapillarblut ("Fingerstich") können besonders beim
Zuckerbelastungstest davon abweichen.
- Die HbA1c-Bestimmung muss bestimmten Qualitätsnormen genügen
(mobile Kleingeräte sind ungeeignet)
- Der HbA1c Wert ist bei manchen Krankheiten (z.B.Hämolysen,
Eisenmangelanämien) und in der späteren Schwangerschaft nicht für die Diabetes-Diagnose
verwendbar.
- Bei sehr rasch auftretendem Diabetes Typ 1 kann der HbA1c
Wert zu Beginn der Erkrankung noch normal sein.
|
|
Wenn Sie diese Angaben mit älteren Quellen
vergleichen, werden Sie bemerken, dass die Grenze für das Vorliegen eines Diabetes beim
Nüchtern-Blutzuckerspiegel von 140 mg/dl auf 126 mg/dl herabgesetzt wurde. Das
hängt unter anderem mit neueren Studien zusammen, die eine langfristige Schädigung
bereits bei Blutzuckerspiegeln unter 140 mg/dl nachweisen.
Und wenn man zwischen diesen Grenzen
liegt?
Wenn der Blutzuckerwert zwar nicht normal ist, aber auch noch nicht die oben angegebenen Kriterien eines Diabetes
erfüllt?
Das bezeichnet man dann entweder als "gestörte Nüchtern-Glucose"
(=impaired fasting glucose, IFG), wenn der Nüchternblutzuckerwert größer oder gleich
110 mg/dl (6.1 mmol/l) aber unter 126 mg/dl (7.0 mmol/l) ist.
Oder als "gestörte Glucose-Toleranz" (=impaired glucose
tolerance, IGT), wenn der 2-Stunden-Wert des Zuckerbelastungstests
größer oder gleich 140 mg/dl (7.8 mmol/l) aber unter 200 mg/dl (11.1 mmol/l)
ist.
Was bedeutet dies jetzt für den Patienten? Einmal wird man überlegen, ob nicht eine
andere Erkrankung (also nicht der typische Diabetes) für die Erhöhung verantwortlich ist
(Beispiele unter Erhöhung). Und man wird regelmäßige
Blutzuckerkontrollen vorsehen, weil Personen mit gestörter Nüchternglucose oder
gestörter Glucose-Toleranz ein höheres Risiko haben, einmal wirklich einen Diabetes zu
entwickeln. Abgesehen davon, haben solche Personen statistisch gesehen ein höheres Risiko
für Herz- und Gefäßerkrankungen ("Gefäßverkalkung", Infarkt, Schlaganfall
u.a.).
Ob dieses Risiko aber wirklich von den leicht erhöhten Blutzuckerwerten kommt, ist
nicht so klar. Personen mit gestörter Nüchtern-Glucose haben oft auch andere
Riskofaktoren (Blutfette, Blutdruck, Übergewicht), die ebenfalls Ursache der
Gefäßschädigungen sein könnten.
Wann sollte man nach Diabetes
suchen (Screening)?
(American Diabetes Association, Diabetes Care, 2010; Empfehlungen der
Deutschen Diabetes Gesellschaft, 2001)
- Bei Personen über 45 Jahren: alle 3 Jahre eine
Nüchtern-Blutzuckerbestimmung
- Bei Personen unter 45 Jahren (und bei Personen über 45 Jahre
häufiger als alle 3 Jahre), wenn folgende Umstände vorliegen:
- Übergewicht, mangelnde Bewegung
- Bluthochdruck,
- Abnorme Blutfette (Triglyzeride > 249mg/dl, HDL-Cholesterin
< 36 mg/dl),
- frühere, auffällige Blutzuckerwerte; frühere HbA1c Werte
von 5.7% oder höher.
- Verwandter ersten Grades mit Diabetes,
- Mütter von Kindern mit großem Geburtsgewicht
(> 4000 g),
- Schwangerschaftsdiabetes aufgetreten.
- Patienten mit Acanthosis nigricans (braun-graue
Hautveränderungen)
- Frauen mit polycystischem Ovarsyndrom (Zysten in den
Eierstöcken)
Anmerkung: diese Richtlinien der Diabetes-Gesellschaften
beziehen sich vor allem auf die Suche nach dem oft lange unbemerkten Diabetes Typ 2
(Erwachsenendiabetes). Nach anderen Diabetes-Formen muss man bei Verdacht natürlich
unabhängig von diesen Empfehlungen suchen.
Selbstmessung zur Diabetes-Diagnose
ungeeignet!
Wie man aus den Definitionen für Diabetes erkennt, entscheidet theoretisch
1 mg/dl Blutzucker mehr oder weniger zwischen Diabetes oder kein Diabetes. Daher
sollte die Labormethode für Blutzucker möglichst genau sein. Eine Selbstmessung ist
hierzu nicht geeignet. Die Messung sollte nur mit einer unter ständiger
Qualitätskontrolle stehenden Labormethode erfolgen (Empfehlungen der Deutschen
Diabetes-Gesellschaft).
Reaktionen auf verschiedene
Nüchtern-Blutzuckerwerte
(Empfehlungen der Deutschen Diabetes Gesellschaft, 2001)
- Nüchternblutzucker 126 mg/dl (7.0 mmol/l) oder höher:
Wiederholung. Bei Bestätigung ist Diabetes mellitus nachgewiesen.
- Nüchternblutzucker 110 mg/dl (6.1 mmol/l) oder höher
(aber kleiner als 126 mg/dl):
Durchführung eines Zuckerbelastungstests.
- Nüchternblutzucker 90 mg/dl (5.0 mmol/l) oder höher (aber
kleiner als 110 mg/dl):
Jährliche Kontrolle des Blutzuckerspiegels und anderer Risikofaktoren (Blutdruck,
Blutfette, u.a.).
Hoher Blutzucker in Stresssituationen
auch ohne Diabetes
Unter Stresssituationen wie schweren Infektionen, Verletzungen, Operationen,
Herzinfarkt, Verbrennungen, starke Schmerzen oder anderen Belastungen kann der
Blutzuckerspiegel beträchtlich erhöht sein. Unter solchen Umständen darf man den
Blutzuckerwert nicht zur Diagnose eines Diabetes heranziehen.
Aber natürlich zeigen Diabetiker in solchen Situationen noch höhere Werte als
Nicht-Diabetiker. Findet man also unter solchen Bedingungen stark erhöhte
Blutzuckerwerte, sollte man eine spätere Kontrollmessung durchführen.
Was ist mit dem HbA1c?
Kurz gefasst: HbaA1c Bestimmung im Blut: wurde 2010 erstmals
in die Diabeteskriterien aufgenommen!.
Wer sich über Blutzucker informiert, hat sicher schon vom HbA1c gehört. Das ist
Hämoglobin (roter Blutfarbstoff), an das sich Blutzucker gebunden hat. Normalerweise
findet man im Blut nicht viel HbA1c. Bei Personen mit häufig hohem Blutzucker findet man
mehr. Und da Hämoglobin monatelang im Blut bleibt, kann die Bestimmung des HbA1c zeigen,
ob der Blutzuckerspiegel in den letzten Wochen in Ordnung war. Der
Nüchtern-Blutzuckerspiegel ist eine Momentaufnahme, das HbA1c sagt gewissermaßen etwas
über den durchschnittlichen Blutzuckerspiegel der letzten Zeit aus. Daher ist das HbA1c
ein wertvoller Laborwert zur Kontrolle der Einstellung eines Diabetes. Früher wurde es
aber aufgrund der nur unzreichend standardisierten Tests nicht zur Diagnose des Diabetes
empfohlen. Seit 2010 ist das anders: es wurde erstmals in die Diabeteskriterien
aufgenommen.
(American Diabetes Association, Diabetes Care, Vol. 33, Suppl.1, 2010)
Welche
Zeichen hat ein erhöhter Blutzuckerspiegel (Hyperglykämie)?
Leicht erhöhte Blutzuckerspiegel werden nicht auffällig. Daher wird der Typ 2
Diabetes meist zufällig bei einer Blutuntersuchung erkannt. Höhere Gucosespiegel im Blut
führen zu einer vermehrten Ausscheidung von Harn (Polyurie) und einer
entsprechend vermehrten Trinkmenge (Polydipsie). Das kann mehrere Liter
pro Tag ausmachen. Oft führt der Flüssigkeitsverlust über den Harn auch zur Austrocknung
des Patienten (trockene Zunge, Hautfalten, die nach dem Aufheben stehen bleiben). Auch Müdigkeit
und Schwindel beim Aufstehen können vorhanden sein.
Im Extremfall kann erhöhter Blutzucker einen Bewusstseinsverlust verursachen (sog.
Hyperosmolares Koma; Blutzucker meist um 1000 mg/dl bzw. 55.5 mmol/l).
Ein hoher Blutzuckerspiegel führt zu häufigen Infektionen (Abszesse,
Furunkel, Pilzinfektionen. Letzteres besonders bei Frauen in der Scheide - vaginale
Candidainfektion).
Langfristig schädigt der erhöhte Blutzucker verschiedene Organe (Netzhaut des Auges,
Niere, Nerven, Beindurchblutungsstörungen).
Andere Beschwerden und Zeichen des Diabetes kommen nicht durch den erhöhten
Blutzucker sondern eher durch andere Begleiterscheinungen des Insulinmangels zu Stande:
Gewichtsabnahme, Übelkeit, Erbrechen, Bauchschmerzen, Azetongeruch der Atemluft.
Welche Zeichen
hat ein verminderter Blutzuckerspiegel (Hypoglykämie, "Unterzucker")?
Ein starker oder plötzlich auftretender verminderter Blutzuckerspiegel
ist eine Notsituation. Der Körper reagiert mit Adrenalinausstoß. Die Folgen sind Schwitzen,
Nervosität, Zittern, Blässe, Herzklopfen. Auch Heißhunger
tritt auf. Dazu kommt, dass dem Hirn Blutzucker fehlt. Verwirrtheit,
rauschähnliche Zustände, Sehstörungen, Krampfanfälle, Lähmungen,
Bewusstseinsstörungen bis zum Koma können die Folge sein.
Ab welchen Blutzuckerwerten passiert dies?
Das ist von Patient zu Patient sehr unterschiedlich. Es hängt davon ab, wie schnell der
Blutzucker absinkt und an welche Spiegel der Patient gewohnt ist. Beschwerden können bei
manchen unter 50 mg/dl auftreten, andere werden schon bei höheren Werte Symptome
zeigen, wieder andere erst bei deutlich niedrigeren Werten. Gesunde Frauen, die fasten,
können Werte unter 40 mg/dl ohne Beschwerden haben. Bei Werten unter 30 mg/dl
ist es aber schon sehr wahrscheinlich das Beschwerden und Störungen auftreten.
Weil Patienten so unterschiedlich auf niedrige Blutzuckerspiegel reagieren, ist es
manchmal gar nicht leicht zu sagen, ob ein gemessener, niedriger Blutzuckerspiegel die
Beschwerden des Patienten verursacht. Im Zweifel hilft oft eine Blutzucker-Gabe
(Glucose-Infusion). Bessern sich die Beschwerden, wird wohl der niedrige Blutzuckerspiegel
deren Ursache gewesen sein.
 |
Anzeichen einer Hypoglykämie
("Unterzucker")
Nur als Beispiel zu verstehen. Wie oben erwähnt, ist die Reaktion auf niedrige
Blutzuckerspiegel bei verschiedenen Patienten sehr unterschiedlich. Je nachdem, an welchen
Blutzuckerspiegel der Patient gewöhnt ist.
(modifiziert nach Ganong, Review of Medical Physiology.
Lange-Medical-Books/McGraw-Hill, 2001) |
|



